Når er du egentlig død nok?
Det var natt på intensivavdelingen. Legene planla å hente ut organer fra en pasient etter døden. Da stilte intensivlegen spørsmålet som skulle endre alt.
En ny metode for organdonasjon på norske sykehus er stanset, fordi leger er uenige om hva det vil si å være død. Nå sitter de i et lukket rom og diskuterer dødskriteriene.
Referatene fra møtene er unntatt offentlighet. Men noen av legene har tatt sjansen på å dele tvilen sin med oss.
Det som står på spill, er vår tillit.
Du må vite hva du sier ja til
– Du sier ja til organdonasjon på forhånd, mens du lever. Da må du også vite på forhånd hva det er du sier ja til, sier klinikkoverlege ved Universitetssykehuset Nord-Norge (UNN) i Tromsø, Geir Bjørsvik.
Den dagen du er aktuell som donor, ligger du selv bevisstløs i en sykeseng. Du må kunne stole på at informasjonen du bygget ditt samtykke på, var riktig.
– Tillit er noe vi må gjøre oss fortjent til. Da må vi være åpne, også om vår egen uenighet og tvil, sier Bjørsvik.

-Uten folks tillit er organdonasjon ikke mulig, sier lege Geir Bjørsvik.
Foto: Therese Pisani / NRKUNN er ett av 26 sykehus over hele landet som er godkjent for organdonasjon. Oslo universitetssykehus har ansvar for å matche mulige donorer med dem som venter.
Når en mottaker er klar, kommer spesialister fra Oslo i innleid fly for å hente organene.
Livet i hendene
Til intensivavdelingen kommer vi når vi er på vårt aller mest sårbare. Vi har ikke annet valg enn å overgi oss til de som skal hjelpe.
Leger og sykepleiere overvåker alle livstegn, hjelper oss å puste, doserer medisinene som skal kurere eller bare lindre. Vi håper og tror at de vil gjøre det som er mulig for å redde oss.



Hver dag må intensivlegene likevel se pårørende i øynene, og gi dem beskjeden de ikke vil høre.
Ennå lever pasienten. Han er ikke død, men døende. Foreløpig er døden en prognose, ikke en diagnose.
I denne situasjonen har legen plikt til å vurdere om pasienten kan bli organdonor, hvis han dør. En død donor kan redde åtte andre menneskers liv.
Legen må spørre de pårørende om pasienten ville ha ønsket dette.
Hvis svaret er ja, må legene i dag vente på hjernedøden.
Den kan ta timer eller dager.
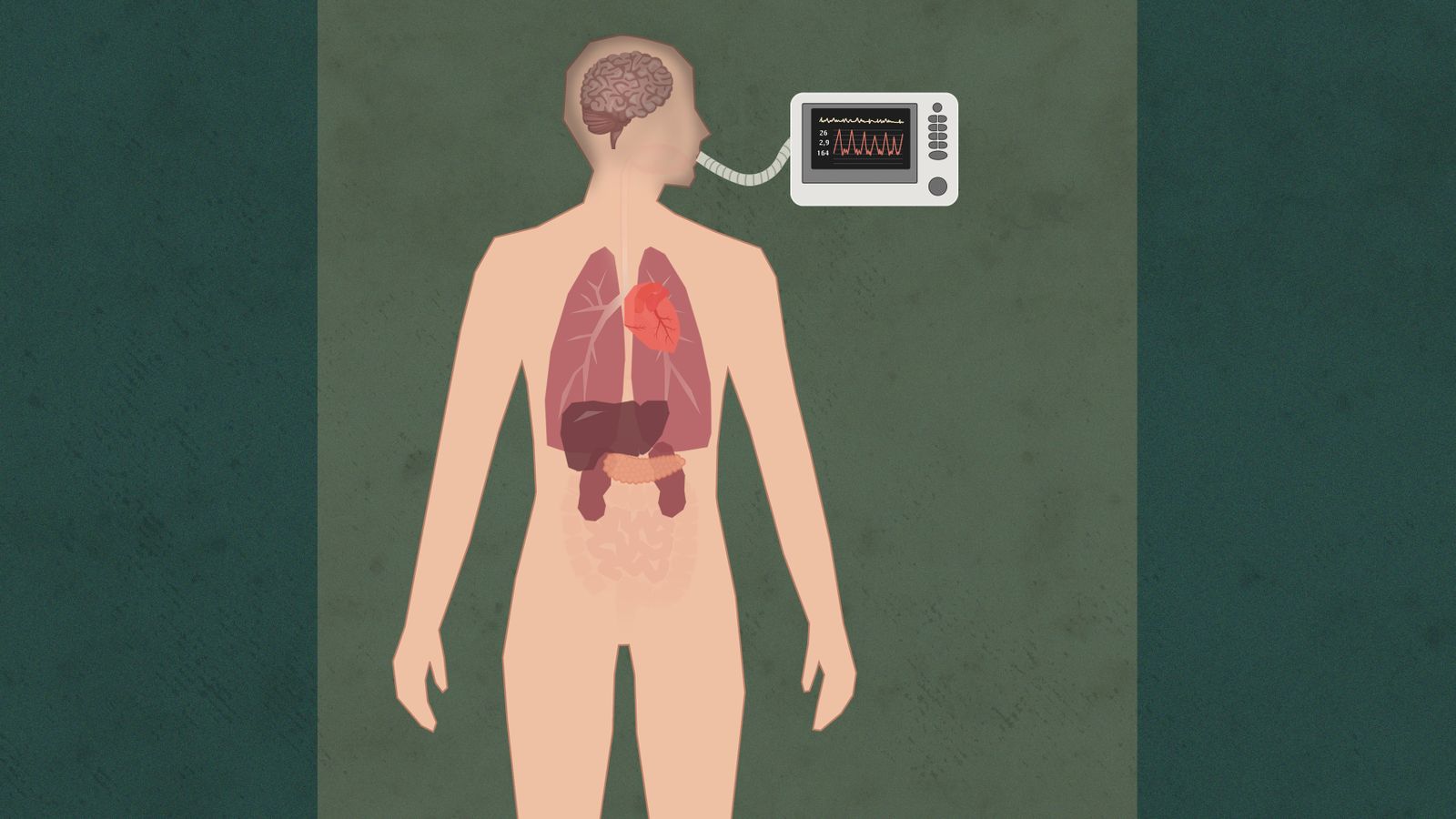
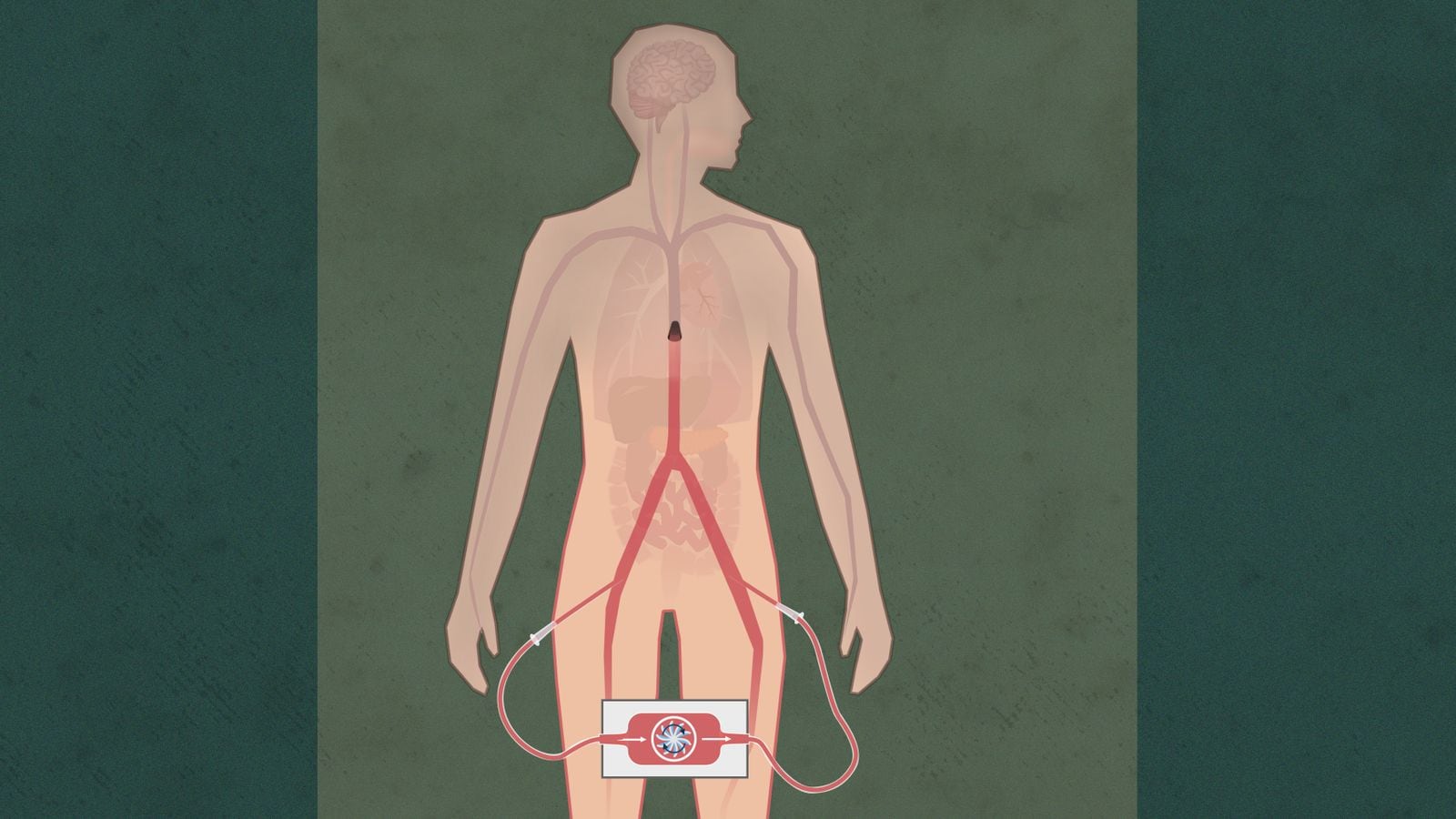
Slik fungerer norsk organdonasjon i dag:
Respiratoren blåser luft i lungene. Hjertet pumper blod gjennom kroppen. Så lenge det også kommer blod til hjernen, er pasienten i live
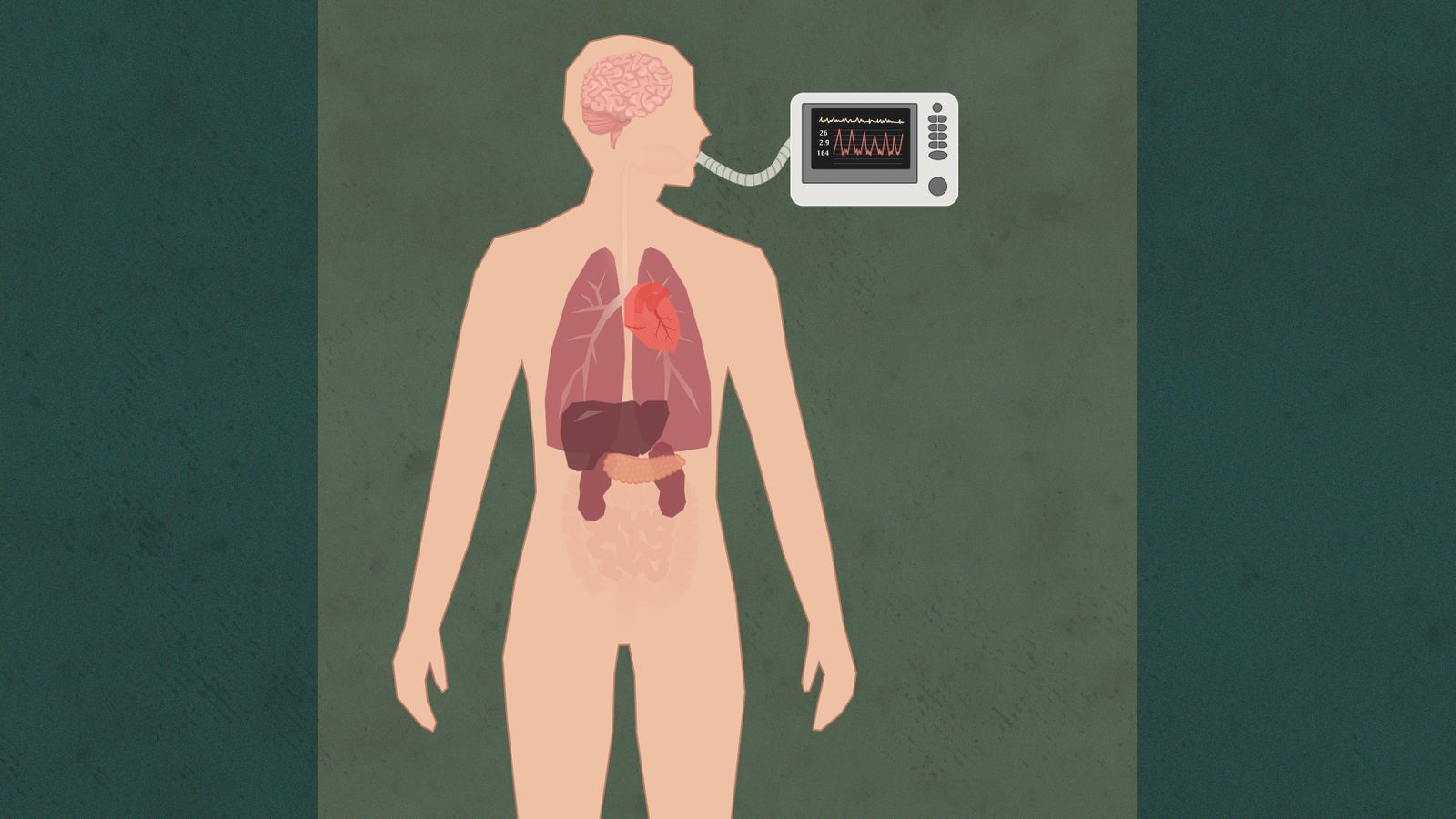
Først når all blodtilførsel til hjernen er stanset, er han ugjenkallelig død. Selv om hjertet slår, kan han ikke komme tilbake
Donor skal være død
Før legene kan fjerne livsviktige organer fra kroppen din, må du være død. Det virker selvinnlysende. Likevel er det en internasjonal regel:
The Dead Donor Rule.
Et menneske uten pust og puls er ikke nødvendigvis dødt. Livredning kan fortsatt være mulig. Hjertet kan hjelpes i gang, pusten kan komme tilbake.
Først når hjernen er helt ødelagt, er du irreversibelt, ugjenkallelig død.
Først da er organdonasjon tillatt.

Røntgenbildet til venstre viser en levende hjerne. Illustrasjonsbildet til høyre viser en hjerne uten blodsirkulasjon. Det er en sikker dødsdiagnose.
Foto: Illustrasjonsfoto/Fusionspark Media IncMen nå pågår en livsviktig diskusjon blant norske leger om dødskriteriene.
Hvordan vet vi at pasienten er død?
Det begynte ved Geir Bjørsviks eget sykehus, Universitetssykehuset Nord-Norge i Tromsø (UNN).
En planlagt organdonasjon ble avlyst, fordi legene ikke ble enige om hva som skulle til for å erklære pasienten død.
Eksperter fra Oslo universitetssykehus (OUS) hadde utviklet en ny metode, med nye regler for hvordan døden skal stadfestes ved organdonasjon.
Så stilte en av UNNs erfarne intensivleger det enkle spørsmålet:
«Hvordan vet vi at pasienten er død?»
Sykehusledelsen i Tromsø mente svarene fra OUS ikke var gode nok, og avlyste donasjonen.
Spørsmålet fra Tromsø fikk konsekvenser. Ikke lenge etter ble den nye metoden stanset i hele landet.
Helsemyndighetene har satt i gang en full etisk, juridisk og medisinsk gjennomgang av metoden.
Stor påkjenning
Hendelsen ved UNN har til nå ikke vært offentlig kjent. Sykehuset vil ikke gå mer i detalj om det som skjedde, av hensyn til de pårørende og helsepersonell som var involvert.
Sykehuset har av samme grunn bedt om at NRK ikke offentliggjør hvilket år hendelsen fant sted.
– Saken har vært en stor påkjenning for alle parter, sier Bjørsvik.
Nå er han blant legene som snart skal gi myndighetene råd om når du er død nok for organdonasjon.
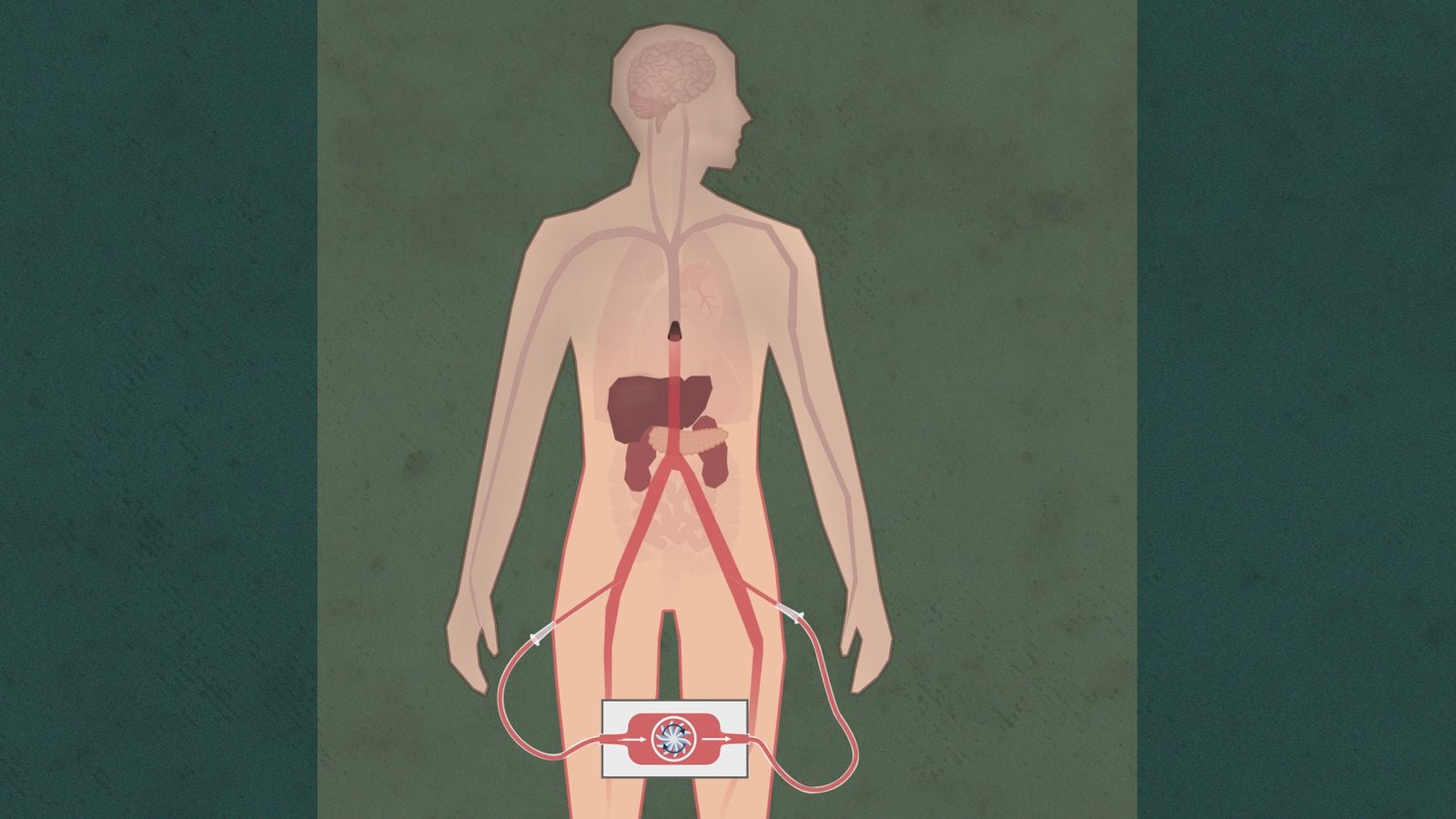
For å forstå hvorfor den nye metoden skaper debatt, er det viktig å forstå metoden som brukes i dag.
Strenge regler
Bare pasienter som dør av en ødeleggende hjerneskade, kan bli donorer i Norge. De kommer til sykehuset med blålys etter hjerneslag, hjertestans, ulykker eller selvmord.
De må komme til sykehuset i live. Og de må dø på sykehuset, tilkoblet en respirator.
Respiratoren er en pustemaskin som sørger for oksygen til kroppen, slik at hjertet fortsetter å slå. Dermed pumpes blodet rundt i kroppen, også etter døden.
Det er avgjørende. For uten blodtilførsel ødelegges organene, og kan ikke brukes til å redde andres liv.



Skillet mellom liv og død er ikke nødvendigvis synlig hos en pasient på respirator. Hjertet slår. Kroppen er varm. Brystet hever og senker seg.
Det er derfor døden må dokumenteres på annen måte.
Dokumenterer hjernedøden
I dag fungerer det slik: Før legene kan stille diagnosen død, tester de om det er liv i hjernen.
Hos et levende menneske vil kaldt vann i ørene få øynene til å bevege seg. Berøring av hornhinnene vil fremkalle blunking. Den døde gir ingen respons.
De må teste om pasienten kan puste selv.
Til slutt tar de røntgenbilde av hjernen, som endelig bevis på hjernedøden.
Med dagens metode må legene vente på hjernedøden.
Men noen ganger orker ikke de pårørende å vente.
Noen ganger mener legen at selv med store skader kommer hele hjernen ikke til å dø, så lenge respirator er koblet til.
Med den nye metoden kobles respiratoren fra, slik at hjertet stanser.
Så tar legene ut organene.
Frykter hva folk vil tro
Beslutninger om å koble fra respirator tas hver dag i norske intensivavdelinger. Det skjer når pasientens lege mener døden er uunngåelig, og videre behandling er nytteløs.
Dette er ikke aktiv dødshjelp. Det er forbudt i Norge. Det kalles å avslutte livsforlengende behandling.
Men når denne avslutningen kombineres med organdonasjon, er det grunn til bekymring, mener Geir Bjørsvik.
– I verste fall kan folk tro at legene avslutter behandlingen for å høste organer. Det vil være en katastrofe for hele transplantasjonsvirksomheten. Det må aldri skje, sier Bjørsvik.
Oslo universitetssykehus mener reglene for metoden sikrer at dette ikke vil skje. Det er pasientens egen lege som skal ta beslutningen om å avslutte, til pasientens beste.
Donasjonslegen kommer først inn etter at denne beslutningen er tatt.
Men Bjørsvik mener et slikt skille er vanskelig å få til i praksis ved alle landets donorsykehus.
– Pasientens lege vet at det er aktuelt med organdonasjon, og han vet at dette kan redde flere liv.
Vil redde flere liv
– Jeg ble doktor for å redde liv, sier overlege Dag Wendelbo Sørensen ved Oslo universitetssykehus (OUS).
Han har ledet pilotprosjektet for den nye metoden i Norge, sammen med kollega Stein Foss.
– Vi er veldig nøye på at pasientene skal få all den diagnostikk og behandling de skal ha. Men når vi ikke lenger kan behandle pasientene, må vi tenke på å avslutte. Det er uetisk å videreføre en behandling som ikke gir bedring, sier Sørensen.

Dag Wendelbo Sørensen er overlege og donoransvarlig lege ved Oslo universitetssykehus
Foto: Therese Pisani / NRKDagens metode kalles donasjon etter hjernedød (DBD). Den nye metoden kalles kontrollert donasjon etter sirkulatorisk død (cDCD).
Sørensen viser til at dagens praksis fører til at mange pasienter dør, uten at de kan få oppfylt sitt eget ønske om å bli donor. På den måten går livreddende organer tapt.
Det er dette tapet Oslo universitetssykehus vil hindre med den nye metoden.
Ved utgangen av 2018 sto 460 mennesker på venteliste for å få livreddende organer.
27 døde i køen.
OUS anslår at cDCD kan øke antallet donorer med 15-20 prosent.
Så hvorfor skaper den konflikt i Helse-Norge?
Den nye metoden - steg for steg
Utgangspunktet i den nye metoden er det samme som i dag: En pasient med alvorlig hjerneskade, som ligger på respirator.
Men hele hjernen er ikke død.
– Etter lovens bokstav lever pasienten, sier intensivsykepleier og transplantasjonskoordinator Stein Foss.
Han har ledet arbeidet med metoden, sammen med Sørensen.
– Pasienten har fortsatt noe restfunksjon i hjernen. Men hans egen lege har bestemt at respirator skal slås av, sier Foss.
Så lenge pasienten lever, har han pasientrettigheter etter loven. Men behandlingen han nå får, kan ikke redde ham. Behandlingen gis for å redde andres liv.
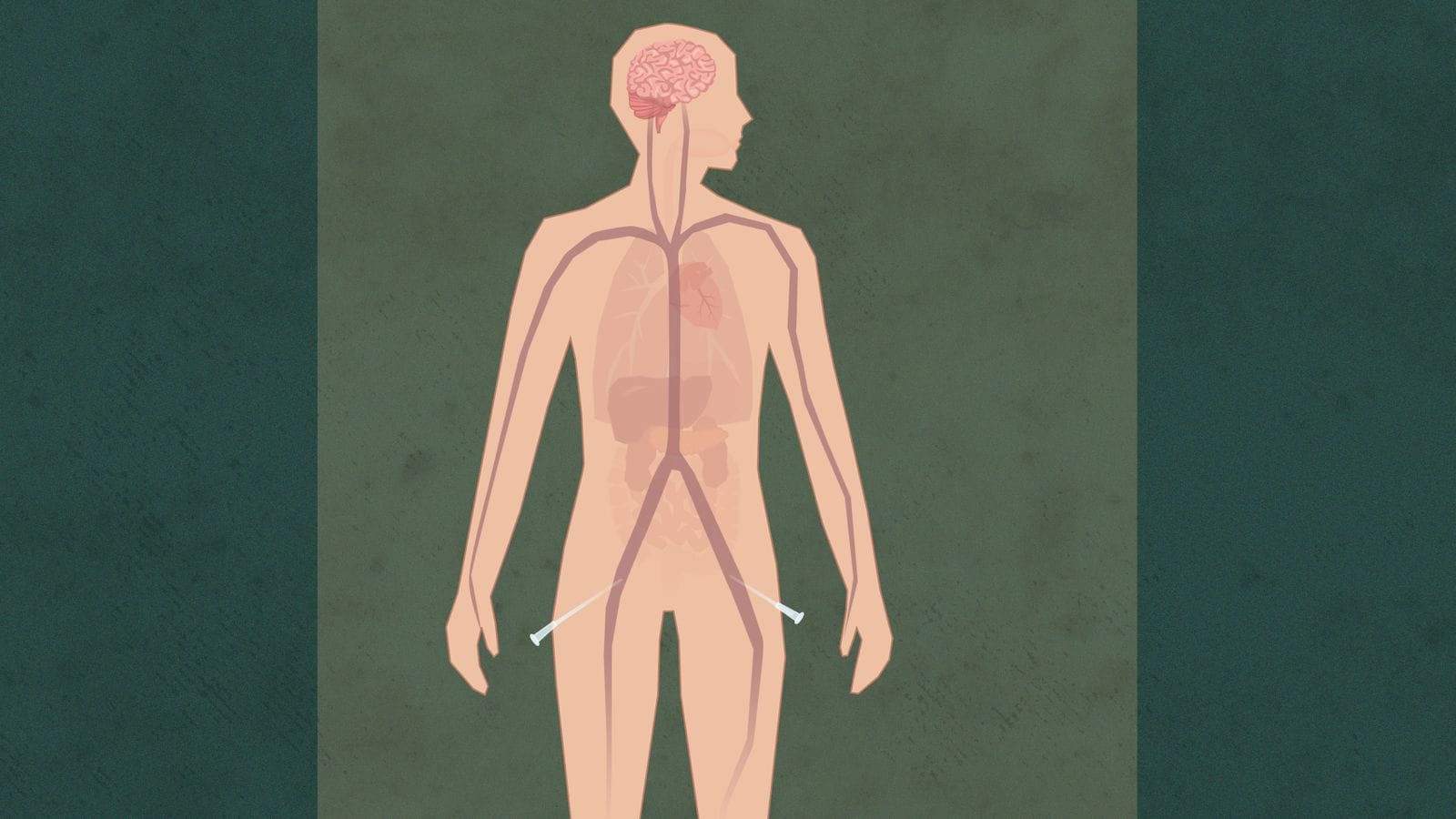
1. Inngrep før døden
Pasientens lege har bestemt at respirator skal kobles fra
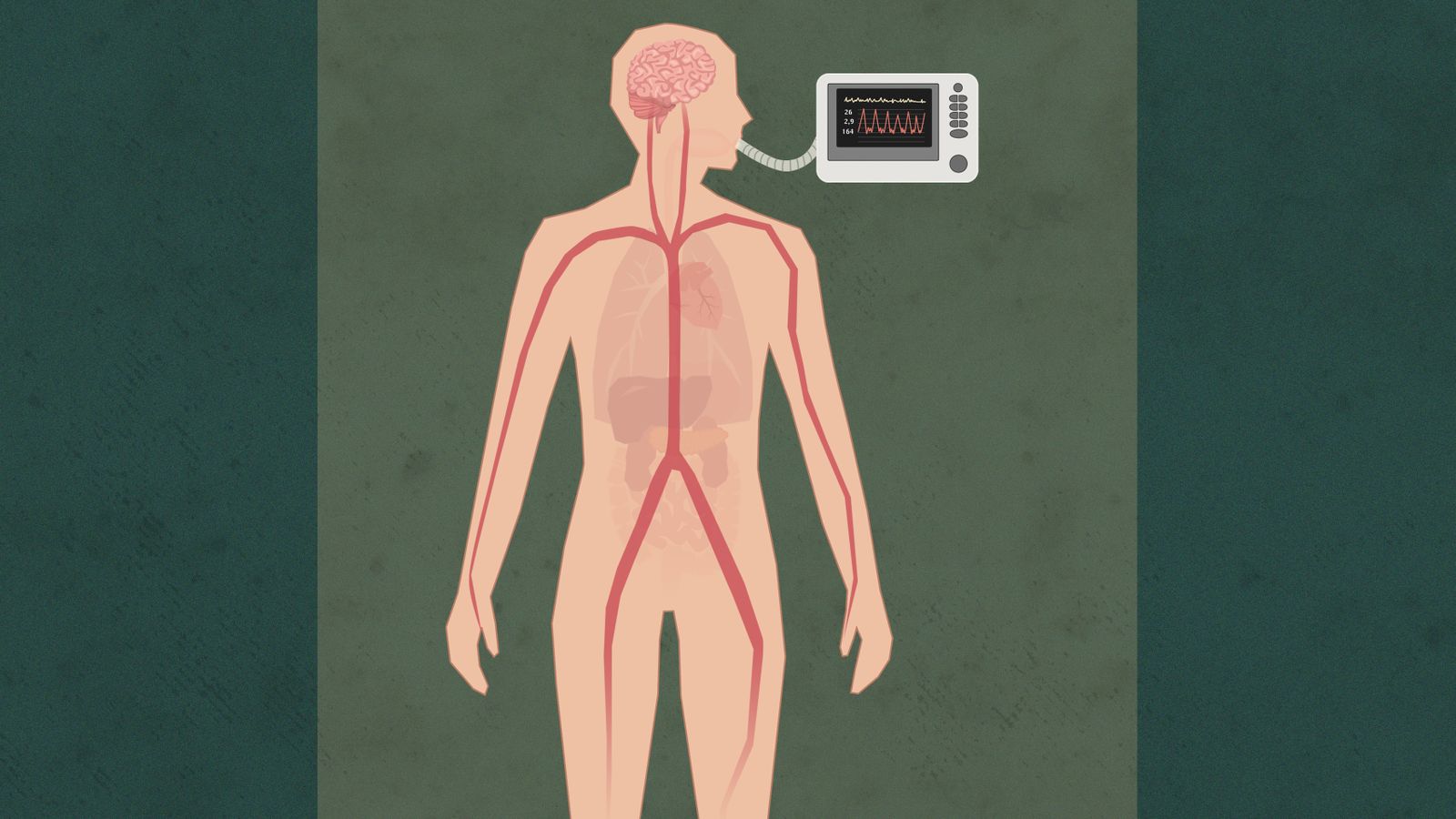
Når blodomløpet stanser, vil organene ta skade. Derfor får pasienten først en dose blodfortynnende medisin
Donasjonslegen setter inn kateter i lysken.
Han har gjort klar en maskin som skal overta blodomløpet til organene, så de ikke går tapt.
Maskinen skal kobles til først seinere, etter at døden er erklært.
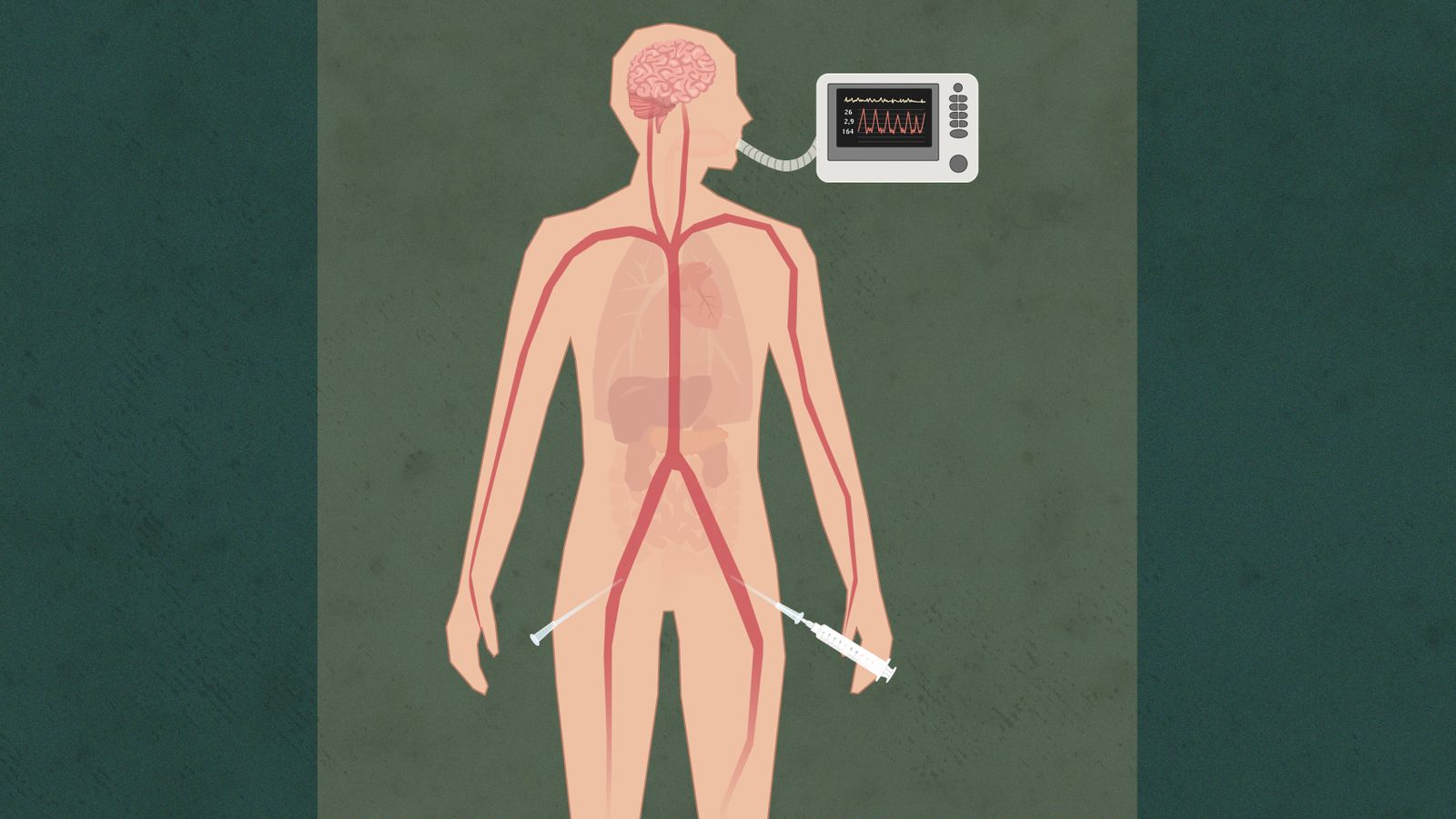
2. Respiratoren kobles fra
Slangen til respiratoren er trukket ut. Pasienten får ikke lenger hjelp til å puste
Men det kan ta tid før pusten hans stanser, og hjertet slutter å slå
Monitoren overvåker alle livstegn fra kroppen. Uten pustehjelp vil hjerteslagene bli uregelmessige og svakere. Det kan gå minutter eller dager før hjertet stanser helt
Organene får gradvis mindre oksygen, og svekkes stadig mer. Går det mer enn 90 minutter, har OUS bestemt at organene ikke kan brukes.
Ennå lever pasienten.
Så lenge han lever, har han krav på omsorgsfull lindring av smerter og uro, helt inn i døden. Sansene, også hørselen, kan være intakt helt til det siste.
Så stanser hjertet.
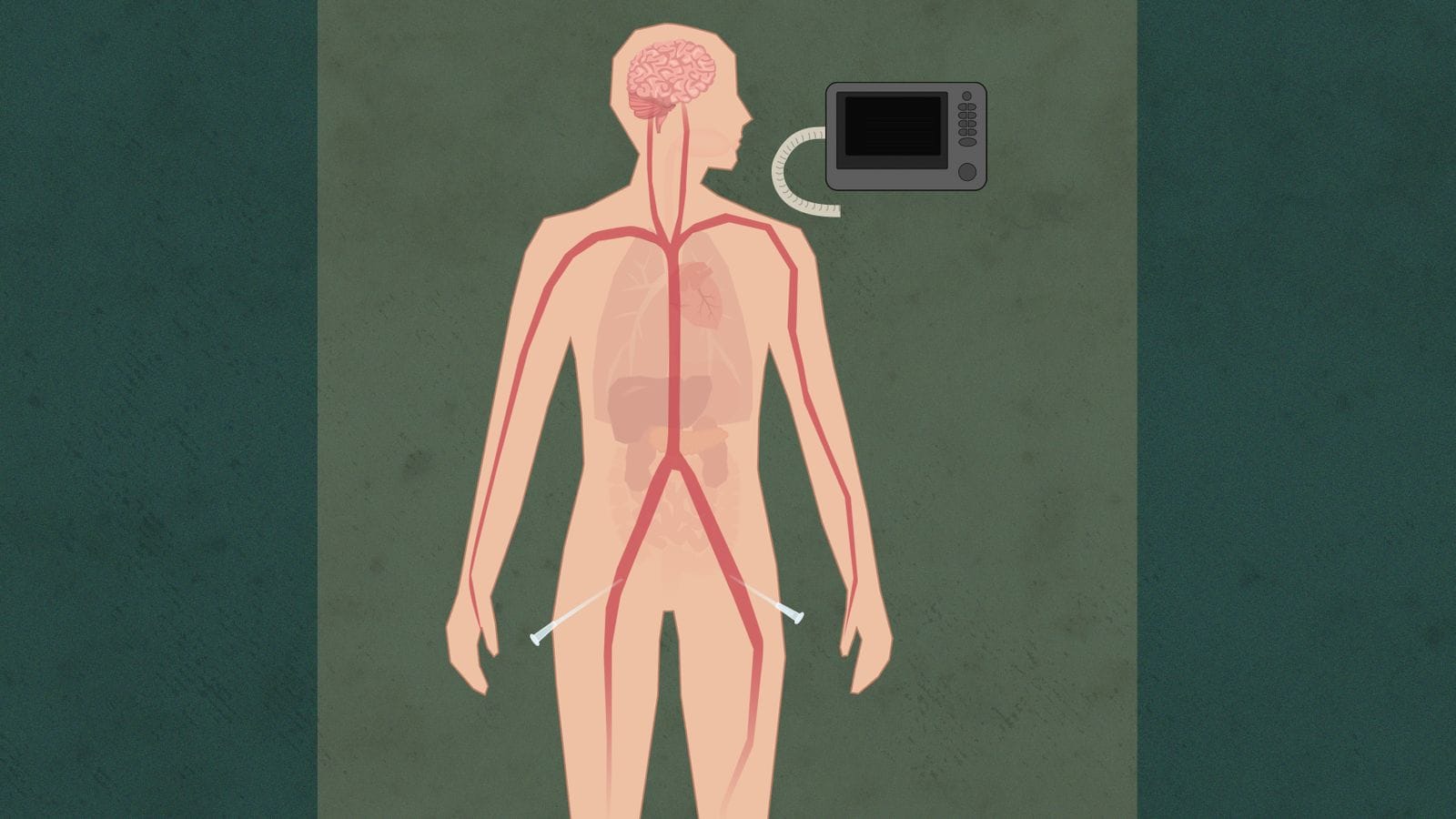
3. Fem viktige minutter
Nå haster det med å berge organene. Men legene vet ikke om hele hjernen er død
De venter fem minutter. Så erklæres pasienten død, uten å undersøke hjernen
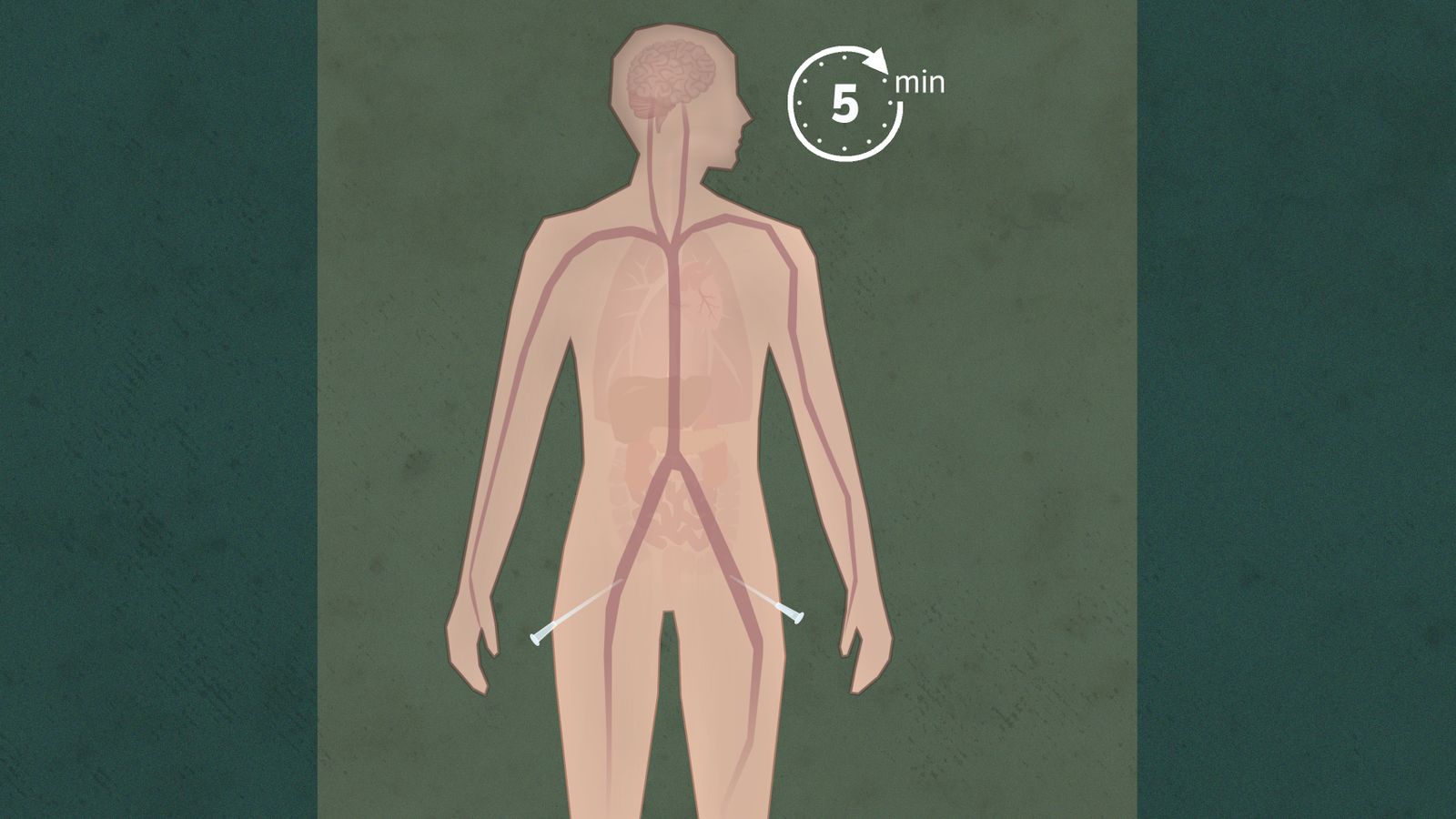
OUS-teamet mener fem minutter med hjertestans er et sikkert tegn på at hjernen er død. Derfor dokumenteres ikke hjernedøden på annen måte.
Det er dette som har vakt sterkest reaksjoner i Norge.
Varig hjerte- og åndedrettsstans er etter loven sikre tegn på hjernedød. Men det finnes ingen lovfestet regel for hvor lenge stansen må vare for å kunne kalles varig.
Hjernen kan ikke leve mange minutter uten oksygen. Men nøyaktig hvor mange minutter, finnes det av gode grunner ikke sikker forskning på.
Dette diskuteres også i andre land som bruker metoden. De fleste har likevel valgt fem minutter, andre ned mot ett minutt, noen så mye som 20 minutter.
– Det avgjørende er at livsbevarende behandling er trukket tilbake, til pasientens beste. Det medfører også at pasienten ikke skal forsøkes gjenopplivet, sier Foss.
Nå haster det med å koble til maskinen som skal pumpe blod til organene.
For hvert sekund som går, øker faren for at de blir ødelagt.
Men først må donasjonsteamet gjøre enda et inngrep.
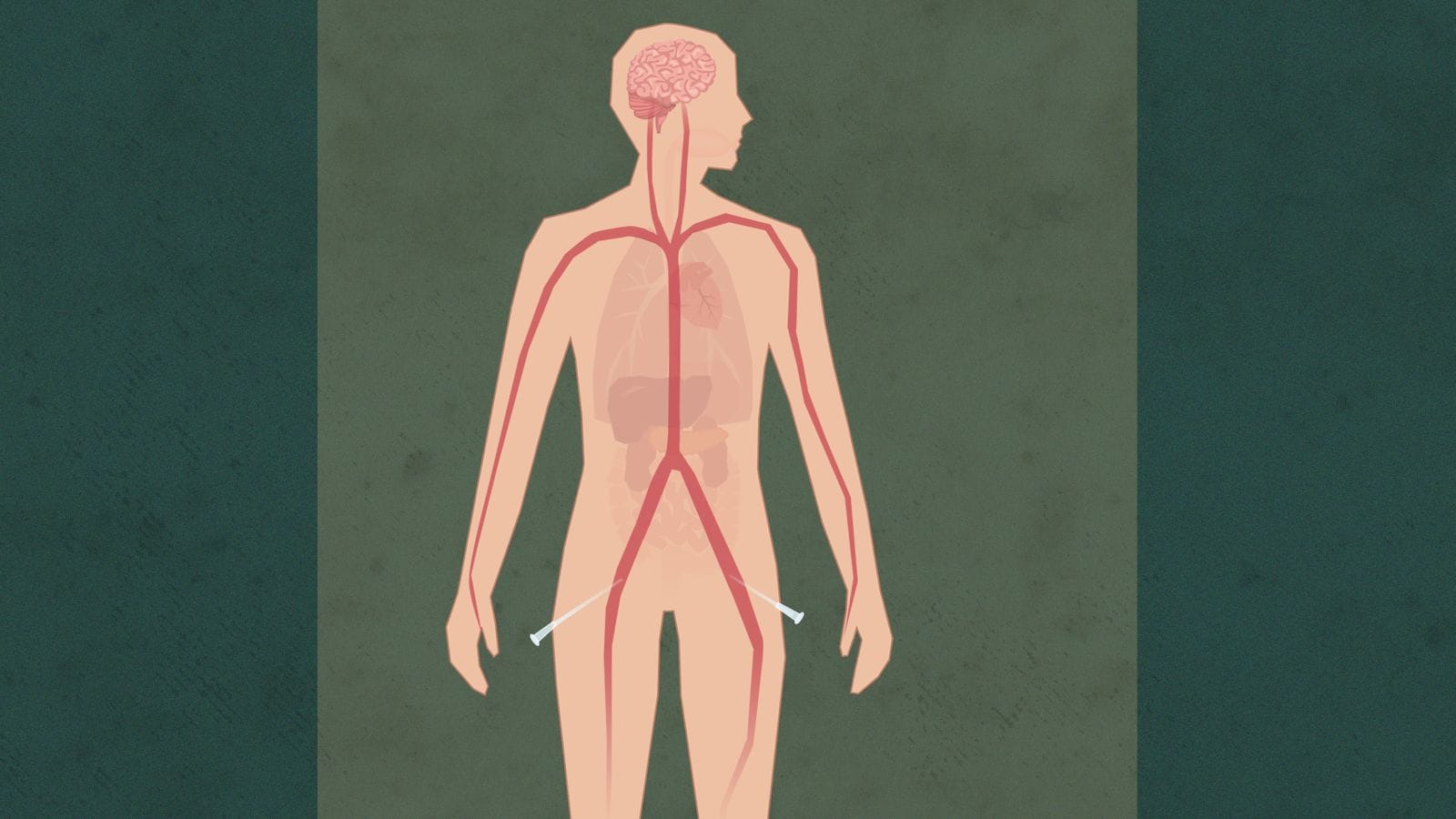
4. Ballongen
Gjennom kateteret i lysken fører legene en liten ballong gjennom hovedpulsåren.
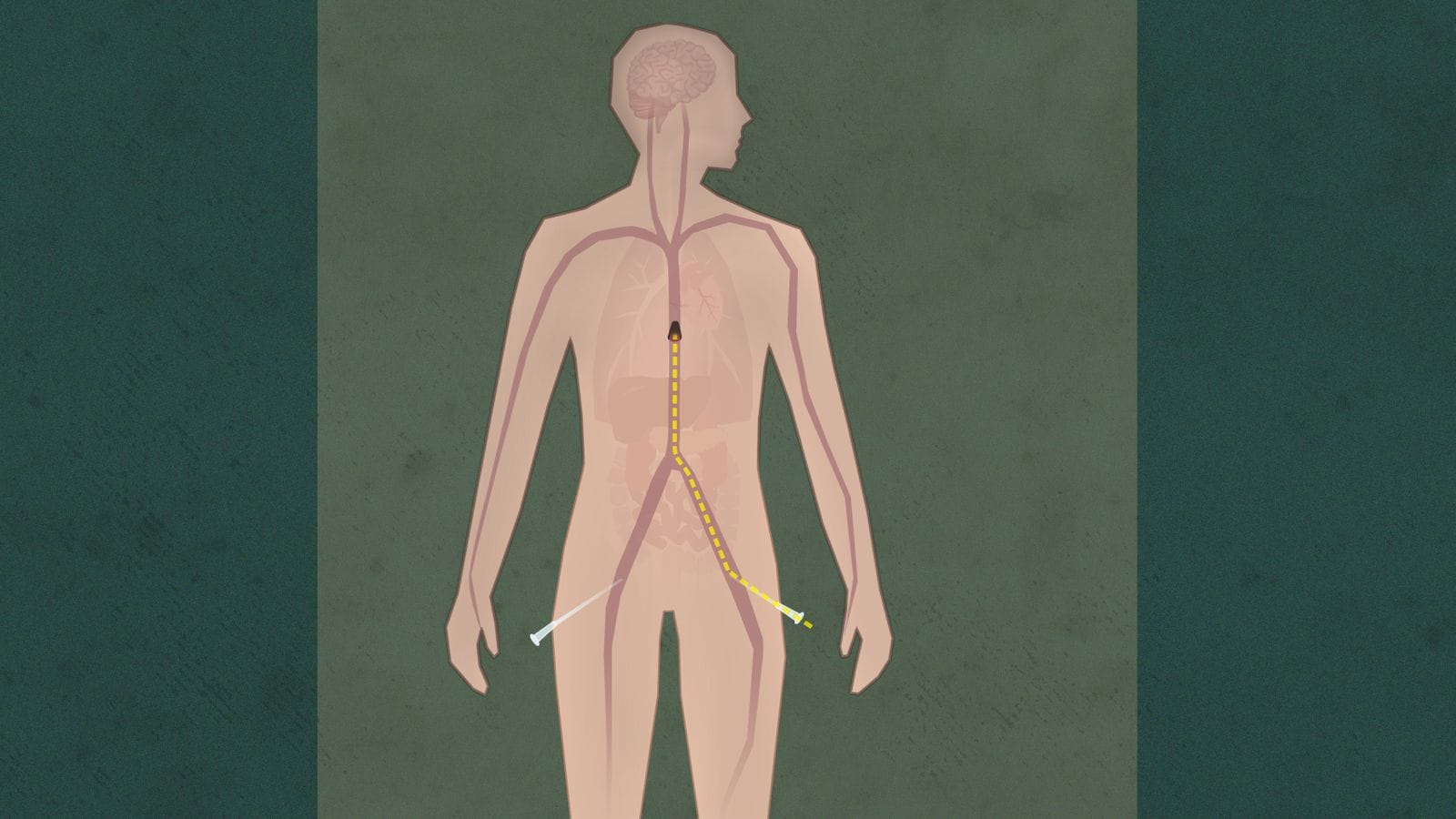
Ballongen blåses opp ved mellomgulvet, nedenfor hjertet.
Legene må aktivt hindre blodtilførselen til hjertet og hjernen.
Hvis ikke risikerer de å oppheve sin egen dødsdiagnose. Dette reiser spørsmål om pasienten rent faktisk er død, mener kritikere.
For døden er irreversibel per definisjon. Den som er død, kan ikke gjenopplives.
I sin vurdering av metoden spør overlege Oona Dunlop hva som vil skje hvis pasienten igjen skulle få sirkulasjon. «Oppheves da dødserklæringen midlertidig?», spør hun.
– Dette er viktig å vite fordi dagens dødsdefinisjon bruker betegnelsen varig sirkulasjonsstans, altså at du er død fordi hjertet har stoppet, sier Dunlop.
Når NRK spør Foss hvorfor det er viktig å hindre at det kommer blod til hjertet eller hjernen, svarer han ordrett slik:
– Vi har erklært pasienten død på basis av varig hjerte- og åndedrettsstans, og da er det viktig å sørge for at det ikke går noe blod opp til hjernen lengre.
–I den fasen vi er i nå, så er det sannsynligvis noen hjerneceller som fremdeles lever, men vi har bestemt at man ikke skal gjenopplive pasienten. Pasienten vil dø, og da er det vår oppgave å sørge for at vi ikke gjør noe med prosessen hvor vi tilbyr surstoff opp til hjernen.
– Og hvorfor skal man ikke det?
– Nei, fordi poenget er at vi har sagt at man ikke skal gjenopplive pasienten. Ved å slippe inn oksygenert blod opp til hjernen, så gjenoppliver man jo. Det er jo sagt at det skal ikke gjøres. Behandlerne har bestemt at det skal ikke gjøres.
I ettertid har Foss i tillegg sendt NRK følgende formulering på e-post:
– Behandlende lege har erklært pasienten død. Vi på donasjonssiden følger nå opp om en beslutningskjede fra behandlende lege som har bestemt at alle gjenopplivningsforsøk skal unnlates.
Pasienten erklæres død etter lovens bokstav: «varig hjerte- og åndedrettsstans er sikre tegn på total ødeleggelse av hjernen». I denne situasjonen vil varig henspeile på tap av funksjon som ikke vil kunne vende tilbake spontant og ikke vil bli forsøkt gjenopprettet ved tiltak.
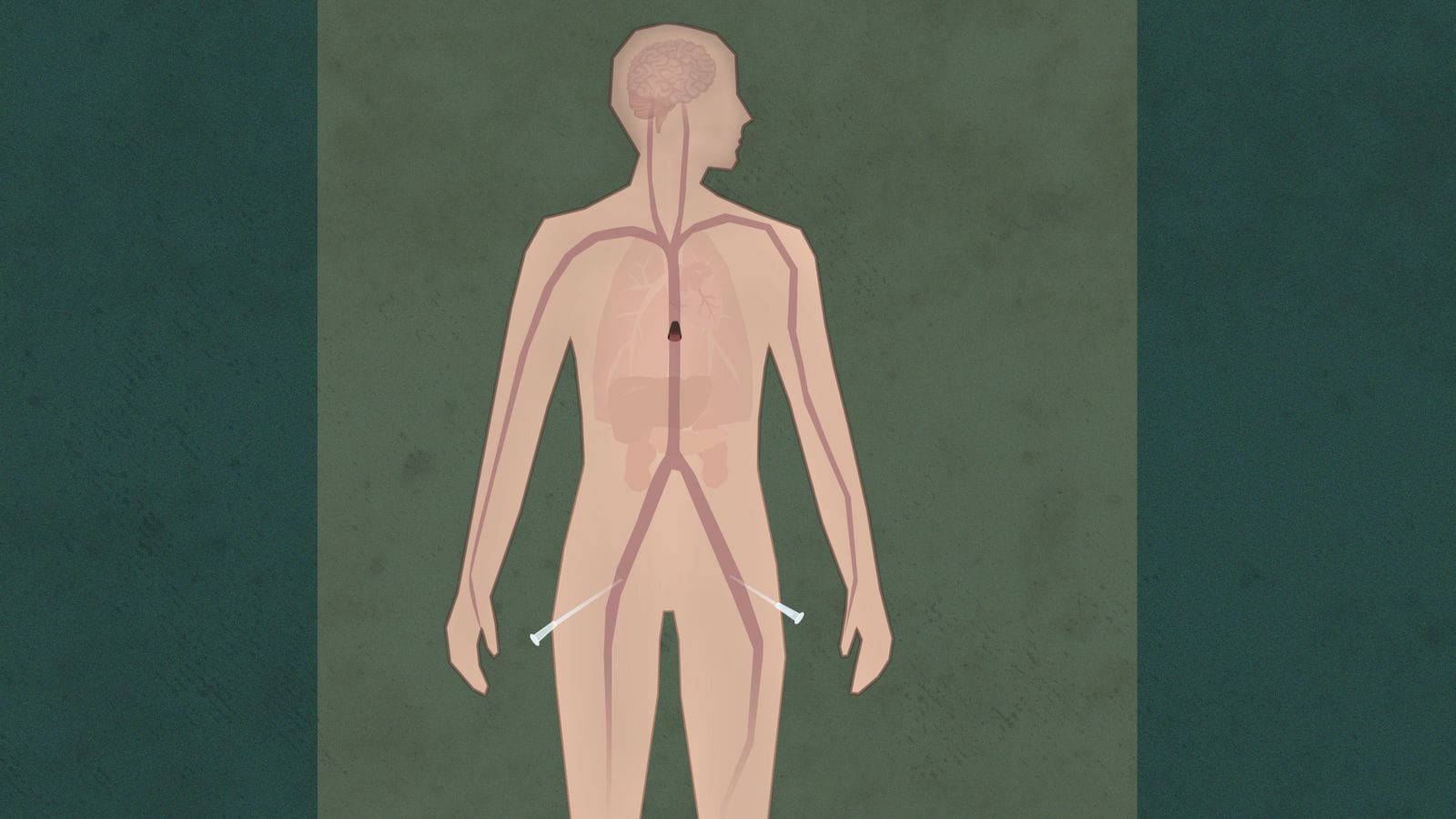
5. Maskinen
Siste del av metoden er å koble på maskinen som overtar jobben med å pumpe blod til organene.
Maskinen pumper blodet til organene i underkroppen. Ballongen hindrer at det kommer blod til hjertet og hjernen
Blodet sirkulerer bare i underkroppen. Over hjertet blir kroppen gradvis kald og blå.
Skal den nye metoden være forsvarlig, bør den norske dødsdefinisjonen endres, mener overlege Oona Dunlop.
Idag er kravet hjernedød, påvist med etterprøvbare metoder, i praksis et røntgenbilde.
Dunlop er overlege ved Akuttmedisinsk avdeling OUS, og fra 2018 leder for klinisk etikk-komité ved sykehuset. Hun vurderte metoden på oppdrag fra eget sykehus i 2016.
OUS hadde gjennomført et godkjent pilotprosjekt med åtte pasienter i 2014 og 2015. Nå ville de ta metoden i bruk i hele landet.
Dunlops råd var å vente, fordi det manglet klare nok dødskriterier fra helsemyndighetene. Også etikk-komitéen frarådet metoden, av samme grunn.
Men OUS-ledelsen fulgte ikke rådene.
Stanset etter 18 donasjoner
Til sammen ble det gjennomført ytterligere ti donasjoner med den nye metoden, før den ble stanset i 2017. Tre av dem var ved sykehus utenfor OUS.
Etter hvert kom bekymringen fra flere leger, også ved eget sykehus.

ADVARTE: Overlege Morten Horn sendte i 2017 brev til Helsedirektoratet og ba om at metoden ble stanset.
Foto: Hans Erik Lindbom / NRKMorten Horn er overlege i nevrologi ved OUS. I november 2017 varslet han og jussprofessor Aslak Syse Helsedirektoratet om at donorer med den nye metoden «i verste fall kan bli erklært døde i strid med norsk lov.»
Horn og Syse ba om at metoden ble stanset. I desember ble stansen vedtatt, sammen med en full nasjonal metodevurdering.
– Jeg er en ihuga tilhenger av organdonasjon, forutsatt at vi er så sikre som det er rimelig å være på at donor er død, sier Horn.
Det kan godt tenkes at kravet om «total ødeleggelse av hjernen» ved organdonasjon er for strengt, mener Horn og Dunlop.
Men da må myndighetene komme frem til andre sikre kriterier og metoder for å fastslå døden.
Dunlop viser til England. Der ble den nye metoden for organdonasjon innført etter grundig diskusjon blant legene.
Donorer ikke informert
– Den britiske dødsdefinisjonen er mer presis enn vår, og like sikker, sier Dunlop.
I Norge er kravet «total ødeleggelse av hjernen med et komplett og irreversibelt opphør av alle funksjoner i storehjerne, lillehjerne og hjernestamme.»
I England defineres døden som «irreversibelt tap av evnen til bevissthet, kombinert med et irreversibelt tap av evnen til å puste».
Når pasienten aldri kan gjenvinne bevisstheten, og heller ikke evnen til å puste selv, er døden et faktum hos britene.
Selv om det skulle være rester av liv i hjernen, kan respirator kobles fra, og organene brukes til donasjon.
I årene 2014-2017 er det blitt gjennomført i alt 18 cDCD-donasjoner ved norske sykehus, i regi av Oslo universitetssykehus (OUS).
De pårørende fikk ifølge OUS forklart den nye metoden i hvert tilfelle på sykehuset, før donasjonen fant sted.
Men donorene selv fikk ikke samme informasjon. For på det tidspunktet informasjonen ble gitt, var de selv bevisstløse.

Går glipp av donorer
OUS anslår at Norge har gått glipp av over 20 donorer siden den nye metoden ble stanset i desember 2017.
Sykehuset viser til at både Helsedirektoratet og Helsedepartementet var informert om metoden, og ikke hadde innvendinger til den.
Med noen variasjoner er den i bruk i USA, Canada og flere europeiske land, men er fortsatt omdiskutert. Noen land har forbud mot inngrep før døden. Andre har forbud mot å gjenopprette blodomløpet etter at døden er erklært.
I Nederland, Belgia og Canada kombineres metoden med aktiv dødshjelp.
Ved cDCD kobler legene fra respirator, så pasienten dør av hjertestans. Ved DBD, som er dagens metode, blir pasienten liggende på respirator til hjernen er død.
Reddet av hjernedødskriteriet
Internasjonalt finnes eksempler på at donorer har våknet til live, mens legene har ventet på hjernedøden.
Legene var sikre på at pasientene kom til å dø, og avtalte donasjon med de pårørende. Men prognosen var feil. Mens legene ventet, viste pasientene livstegn.
Sverige, 2014: Jimi Fritze kom til sykehuset i 2014 med hjerneblødning. Legene mente han kom til å dø, og tok opp organdonasjon med de pårørende. Men Jimi hørte alt som foregikk. Han var bevisst, men ute av stand til å røre seg eller snakke. På denne tiden kunne svenske sykehus ikke koble fra respirator, når planen var organdonasjon. Metoden var DBD - donasjon etter hjernedød. Legene måtte vente på hjernedøden. Det kan ha reddet Jimis liv. For mens de ventet, oppdaget legene at prognosen om død var feil.
Danmark, 2012: 19 år gamle Carina kom til sykehuset med alvorlig hjerneskade etter en trafikkulykke. Legen var sikre på at hun kom til å dø. De tok opp spørsmålet om organdonasjon med de pårørende, foran et dansk TV-team. Men mens de ventet på hjernedøden, snudde det. Carina våknet, og overlevde. TV-dokumentaren om hendelsen ble sendt i flere land, også i Norge.
Canada, 2006: 25 år gamle kom Shane til sykehus med alvorlig hjerneskade etter et fall. Legene sa han var døende, og moren sa ja til organdonasjon. På denne tiden var cDCD ennå ikke innført i Canada. Det skjedde først i 2008. Legene måtte derfor vente på hjernedøden. Mens hun ventet, holdt moren sønnens hånd. Så merket hun plutselig at han klemte hånden hennes. Prognosen var feil. Sønnen overlevde. Ventetiden kan ha vært det som reddet ham.
Disse pasientene kan altså ha reddet livet fordi hjernedødskriteriet hindret legene i å slå av respiratoren. Kontrollmekanismen virket.
Men hjernedødskriteriet betyr også at andre pasienter dør, uten at de får oppfylt sitt eget ønske om å bli donor.
Uenighet er bra
På sykehuset i Tromsø den natten var prognosen riktig. Pasienten døde til slutt. En planlagt donasjon ble avlyst. Og hendelsen fikk konsekvenser som angår oss alle.
Vi må stole på legene. Men hvem skal vi stole på når legene er uenige?
Morten Horn håper diskusjonen som pågår skal føre til enighet om trygge kriterier for metoden.
– Folks tillit ivaretas gjennom åpenhet, drøfting og forankring, sier Horn.
– Uenighet og diskusjon blant leger er den beste garantien for at vi tar gode beslutninger, sier Geir Bjørsvik ved Universitetssykehuset i Tromsø.
Diskusjonen fortsetter bak lukkede dører. Snart skal legene gi sitt råd til helsemyndighetene.
Men til sist er det vi som avgjør om vi vil donere organene våre.
- Hva mener du? Har du erfaringer, tips eller synspunkter du vil dele, ta kontakt med NRKs team på organdonasjon@nrk.no.










